La grasa abdominal puede decir más sobre el riesgo de insuficiencia cardiaca que el IMC
La grasa abdominal puede decir más sobre el riesgo de insuficiencia cardiaca que el IMC
Durante mucho tiempo, el índice de masa corporal, o IMC, fue el número más usado para resumir la relación entre peso y salud. Sigue siendo una herramienta útil, rápida y barata. Pero también tiene una limitación importante: dice cuánto pesa una persona en relación con su estatura, no dónde está almacenada su grasa ni cómo se comporta esa grasa dentro del cuerpo.
Y ahí es donde la ciencia cardiovascular está afinando el enfoque. Cada vez hay más evidencia de que la grasa acumulada en el abdomen —especialmente la grasa visceral, la que rodea órganos internos— puede ofrecer una señal más clara del riesgo de insuficiencia cardiaca y de inflamación que el IMC por sí solo.
Eso no significa que el IMC no sirva. Significa que se queda corto cuando la pregunta ya no es sólo cuánto pesa alguien, sino qué tipo de riesgo cardiometabólico carga en realidad.
En otras palabras: la distribución de la grasa importa. Y mucho.
El problema del IMC no es que sea inútil, sino incompleto
El IMC ha sido útil durante décadas para vigilancia poblacional, cribado rápido y clasificación general del peso. El problema no es el índice en sí, sino la expectativa de que responda preguntas para las que no fue diseñado.
No distingue masa muscular de grasa. No diferencia grasa subcutánea de grasa visceral. No dice si el exceso de grasa está distribuido en caderas, piernas o abdomen. Y tampoco informa sobre la “calidad” metabólica de ese tejido adiposo.
Por eso dos personas con el mismo IMC pueden tener perfiles cardiovasculares muy distintos. Una puede tener un nivel aceptable de aptitud física y menor riesgo metabólico. Otra puede tener una alta proporción de grasa abdominal, resistencia a la insulina, inflamación y alteraciones cardiovasculares incipientes, aunque el IMC no parezca especialmente alarmante.
La literatura proporcionada apunta precisamente en esa dirección: el IMC es un indicador demasiado grueso para captar una parte importante del riesgo cardiometabólico real.
No toda la grasa se comporta igual
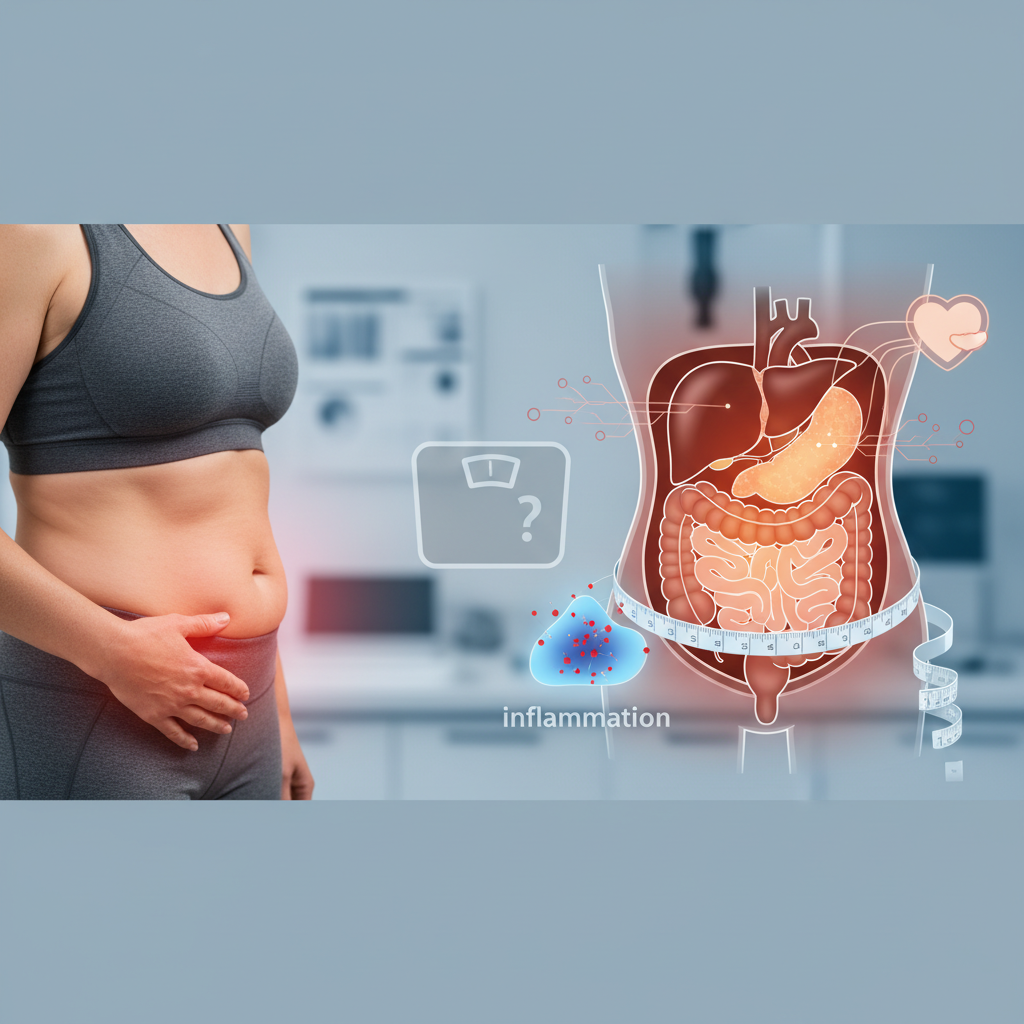
Una de las claves para entender esta historia es aceptar que la grasa corporal no es una masa uniforme. La grasa subcutánea, la que se encuentra justo bajo la piel, no tiene el mismo impacto biológico que la grasa visceral, la que se acumula alrededor de órganos como hígado, páncreas e intestinos.
La grasa visceral se considera metabólicamente más activa. Se relaciona de forma más estrecha con inflamación crónica de bajo grado, alteraciones de la glucosa, resistencia a la insulina, disfunción vascular y un entorno biológico más hostil para el sistema cardiovascular.
Una de las revisiones citadas, centrada en adiposidad regional e insuficiencia cardiaca con fracción de eyección preservada, muestra que la circunferencia de cintura, la relación cintura-cadera, la grasa epicárdica y la grasa visceral están más estrechamente vinculadas a perfiles de riesgo de insuficiencia cardiaca que la grasa subcutánea.
Eso ayuda a explicar por qué el abdomen importa tanto. No es sólo una localización corporal; es un tipo de almacenamiento de grasa con consecuencias metabólicas especialmente adversas.
La conexión entre barriga, inflamación e insuficiencia cardiaca
Uno de los puntos más fuertes de la evidencia es que la grasa abdominal no sólo acompaña al riesgo cardiovascular, sino que parece participar activamente en él.
La revisión sobre adiposidad regional e insuficiencia cardiaca relaciona esas formas de grasa con inflamación local y sistémica, peor forma cardiorrespiratoria y alteraciones desfavorables en la mecánica del corazón. Es decir, la grasa central no sería un simple marcador externo del problema, sino parte del terreno biológico que ayuda a construirlo.
Otra revisión de epidemiología cardiovascular refuerza esta idea al sostener que la obesidad visceral está más estrechamente vinculada que el IMC a inflamación, resistencia a la insulina y consecuencias cardiovasculares perjudiciales. Eso ayuda a entender por qué la grasa abdominal puede superar al IMC como herramienta de predicción de riesgo en muchos contextos.
Además, otros datos en insuficiencia cardiaca muestran que marcadores inflamatorios como la proteína C reactiva se asocian fuertemente con fragilidad y perfiles clínicos más adversos. Aunque uno de los artículos citados se centra más en fragilidad dentro de la insuficiencia cardiaca que en el riesgo de desarrollarla, refuerza un punto importante: la inflamación no es un actor secundario en esta historia.
El corazón no sólo “ve” el peso: también siente dónde está
Esta es quizá la gran idea que se está consolidando. El corazón no responde únicamente al número de kilos. Responde al entorno metabólico que esos kilos representan.
Cuando la grasa se concentra en el abdomen, especialmente alrededor de órganos o incluso cerca del corazón en forma de grasa epicárdica, la carga fisiológica parece ser distinta. Hay más inflamación, peor función metabólica y mayor probabilidad de alteraciones estructurales y funcionales en el sistema cardiovascular.
Eso ayuda a entender una paradoja clínica frecuente: personas con un IMC que no parece extremo pueden arrastrar un riesgo significativo, mientras otras con un IMC parecido no muestran el mismo nivel de peligro. La diferencia puede estar menos en el peso total y más en la distribución de la grasa.
Lo que esto cambia en la práctica
Para la vida real, la consecuencia es bastante clara: mirar sólo el IMC puede ser insuficiente para estimar bien el riesgo cardiovascular.
Medidas simples como la circunferencia de cintura o la relación cintura-cadera pueden añadir información valiosa. Y en algunos contextos, estudios de imagen que cuantifican grasa visceral o grasa epicárdica pueden ofrecer una evaluación más afinada del riesgo.
Eso no significa que toda persona deba hacerse pruebas sofisticadas. Significa que la evaluación clínica debería dejar de tratar al peso como un número abstracto y empezar a mirar con más atención el patrón de distribución de la grasa, sobre todo cuando hay sospecha de riesgo metabólico o cardiovascular elevado.
En países como México, donde la obesidad y la diabetes tienen una carga muy alta en salud pública, esta distinción puede ser especialmente relevante. Porque permite salir de una visión demasiado simplificada del peso y centrarse más en el tipo de obesidad que realmente está generando daño cardiometabólico.
El IMC puede pasar por alto peligro real
La gran enseñanza de fondo es que el IMC puede tranquilizar de más o alarmar de menos. Puede dejar fuera del radar a personas con adiposidad abdominal significativa y riesgo inflamatorio alto, o agrupar en una misma categoría a individuos con perfiles metabólicos muy diferentes.
Eso no invalida su uso. Pero sí obliga a usarlo con más humildad. Como herramienta inicial, sirve. Como retrato completo del riesgo de insuficiencia cardiaca, parece cada vez más limitado.
La evidencia proporcionada sugiere justamente eso: las medidas de adiposidad regional pueden ofrecer una lectura más cercana al riesgo verdadero en muchos escenarios cardiovasculares.
El matiz importante: no todo está resuelto en una sola medida
También hace falta evitar el exceso contrario, es decir, pensar que ya existe una medida perfecta que desplaza por completo al IMC. La evidencia apunta con claridad a que la adiposidad regional, especialmente la visceral, es más informativa en muchos contextos. Pero no todas las medidas abdominales son equivalentes.
Circunferencia de cintura, relación cintura-cadera, grasa visceral medida por imagen y grasa epicárdica no son lo mismo. Cada una captura una parte del problema y puede comportarse de manera distinta según el contexto clínico.
Además, buena parte de la literatura disponible es de revisión, no de un único gran estudio definitivo que resuelva la comparación en todos los escenarios posibles. Así que la dirección general del hallazgo es sólida, pero la conversación sigue siendo más matizada de lo que un titular puede sugerir.
Qué implica esto para la prevención
Quizá la consecuencia más útil sea una: la prevención cardiovascular debería centrarse menos en el peso como estética y más en la distribución de la grasa como biología.
Eso cambia el foco de una manera importante. La pregunta ya no es sólo “cuánto peso sobra”, sino “qué tipo de tejido adiposo se está acumulando y qué está haciendo dentro del cuerpo”.
La buena noticia es que la grasa visceral suele responder a medidas bien conocidas: actividad física regular, mejora de la alimentación, control del sueño, pérdida de peso cuando es necesaria y reducción de la resistencia a la insulina. Es decir, sigue siendo un riesgo modificable.
Pero también obliga a abandonar la falsa seguridad de pensar que un IMC no demasiado llamativo equivale siempre a un perfil cardiometabólico benigno.
La conclusión más honesta
La ciencia cardiovascular está afinando una idea que parecía intuitiva, pero que ahora gana más respaldo: no basta con saber cuánto pesa una persona. Importa mucho dónde guarda esa grasa y cómo se comporta ese tejido dentro del organismo.
En el caso de la insuficiencia cardiaca y de la inflamación, la grasa abdominal —sobre todo la visceral— parece ofrecer una señal más útil del riesgo que el IMC por sí solo. Eso ayuda a explicar por qué el IMC puede pasar por alto peligro real y por qué dos personas con cifras parecidas en la báscula pueden tener trayectorias cardiovasculares muy distintas.
En resumen: la barriga no es sólo una cuestión de forma corporal. También puede ser una pista biológica mucho más precisa sobre lo que le está pasando al corazón.